8.5 km von Osterholz-Scharmbeck, über Tietjens Hütte und die St.-Jürgens-Kirche auch mit dem Fahrrad gut erreichbar, bietet sich das Wümmeblick für eine entspannte Feierabendtour geradezu an. Wer auch an 40 Radkilometern Vergnügen findet, ist mit dem „Wümme-Klassiker“ gut bedient, einer Rundtour von OHZ nach Lilienthal und zurück.
„Wümmeblick“ weiterlesen
Osterholz-Scharmbeck im Spiegel der Postgeschichte

Hans Wendelken
Beitrag in: DAS ARCHIV – Post und Telekommunikationsgeschichte. Hrsg. Dt. Gesellschaft für Post- und Telekommunikationsgeschichte e. V.
Heft 3, 2002. S. 58-62
Geschichte der Post in den Flecken Osterholz und Scharmbeck seit dem 5. Juli 1665 sowie später Osterholz-Scharmbeck bis in die Nachkriegszeit mit u. a. 10 Schwarz-Weiß-Fotos. Wendelken (1925-2014) war Vorsitzender der Briefmarkenfreunde Osterholz-Scharmbeck und hat bis seiner Pensionierung 1987 über 40 Jahre lang bei der Stadt Osterholz-Scharmbeck gearbeitet, zuletzt als Leiter des Hauptamtes und Vertreter des Stadtdirektors.
Hausnummern in OHZ
Hausnummern erhielten die Gebäude in den Flecken Osterholz und Scharmbeck erstmals 1756, und zwar nach der Reihenfolge ihrer Errichtung. Ab 1934 wurde die Nummerierung auf Beschluss des Magistrats vom Rathausplatz als Mittelpunkt jeweils für eine Straße aufsteigend vorgenommen, wobei die rechte Straßenseite die geraden Hausnummern erhielt. In Pennigbüttel wurde die zeitliche Hausnummerierung erst 1968 aufgegeben und vom Gemeinderat die heutigen Straßennamen festgelegt.
„Hausnummern in OHZ“ weiterlesen
Falsche Uhrzeit am Macbook nach Batterieentladung
Seit der Aktualisierung auf MacOS 15 „Sequoia“ vor gut einem halben Jahr hat das Macbook (2019er mit Intel-Prozessor) mindestens 3-mal nächtliche Batterie-Tiefentladungen erlitten. Warum genau, weiß ich auch nicht. Problem dabei war jedes mal, dass danach die automatische Zeitanzeige nicht mehr funktionierte.
Die Deaktivierung und erneute Aktivierung von „Datum und Uhrzeit automatisch einstellen“ bei den Systemeinstellungen (unter Datum & Uhrzeit) brachte zwar jedes Mal wieder die korrekte Uhrzeit zur Anzeige, nach der nächsten Sleep-Periode war sie aber wieder futsch.
Die Recherche in einschlägigen Foren förderte zunächst leider nur Tipps zu Tage, die nicht zum dauerhaften Erfolg führten. Schließlich erwies sich dieser Vorschlag als Lösung für mein Problem:
- „Datum und Uhrzeit automatisch einstellen“ deaktivieren (bei den Systemeinstellungen unter Datum & Uhrzeit)
- Im Finder „Gehe zu Ordner“ /var/db
- Re. Mausklick auf den Ordner /timed und unter Informationen „Lesen & Schreiben“ für everyone erlauben
- Ordner /timed dann öffnen und die Datei com.apple.timed.plist löschen (oder sicherheitshalber umbenennen und verschieben)
- Neustart …
- „Datum und Uhrzeit automatisch einstellen“ wieder aktivieren
Bei mir hat dann alles funktioniert, viel Glück!
Das Teufelsmoor beim NDR
Macbook-Lüfter nach Sequoia-Update
Nach meinem Update auf MacOS 15.0 „Sequoia“ wurde das Macbook schon bei Alltagsbelastung ungewöhnlich warm und der Lüfter arbeitete gefühlte 70 % (zuvor höchstens 5 %). Zwei Tage habe ich das hingenommen, weil ich irgendeine erneute Indizierung (Spotlight o. ä.) vermutete, dann kam es mir komisch vor.
Die bei solchen Problemen gerne empfohlenen Resets (PRAM und SMC) brachten gar nichts, schließlich lenkte mich die Aktivitätsanzeige.app in die richtige Richtung. Der Prozess EWCService beanspruchte hartnäckig 98-100 % CPU-Aktivität. Die Nennung dessen Herstellers (Canon U.S.A., Inc.) brachte mich dann schnell zur Ursache:
Die aktuelle Version der EOS Webcam Utility ist mit Sequoia nicht kompatibel (vgl. hier) und muss deinstalliert werden. Dafür gab es im Programme-Ordner den passenden Uninstaller, seither läuft mein Macbook wieder mit gewohnter Ruhe und bleibt cool.
Einschlägige Foren berichten auch von Problemen mit anderen EOS Utilities (2 & 3), so dass vermutlich auch diese erstmal deaktiviert werden sollten.
Beckstraße 34
Der auch als Sandbecker Witwenhaus bekannte große eingeschossige Fachwerkbau in der Beckstraße 34 steht heute unter Denkmalschutz (Objekt-ID 25084454). 1763 hatte Ernst-August von Sandbeck ihn für seine verwitwete Mutter auf einem niveauausgleichenden Feld- und Backsteinsteinsockel errichten lassen.
„Beckstraße 34“ weiterlesen
Beckstraße 27
Das Haus in der Beckstraße 27 (früher 276) wurde 1673 als Wohnhaus des Landstraßenaufsehers Brüns erbaut (Quelle: Menkhoff) und steht unter Denkmalschutz (Objekt-ID 25084436, „Giebelständiger Zweiständerbau in Fachwerk mit Backsteinausfachung unter Halbwalmdach in Reetdeckung“), ebenso wie der 1880-1900 auf dem Grundstück errichtete Stall (Objekt-ID 25089090 ).
Baugebiet Südlich Garteler Weg

„Baugebiet Südlich Garteler Weg“ weiterlesen
mySQL-Datenbank auf UTF-8 umstellen
Alte WordPress-Datenbanken aus der Zeit vor 2009 enthalten oftmals Texte mit der damals üblichen Latin-1-Kodierung nach ISO 8859-1. Im Zuge eines Updates kann es dann schon mal passieren, dass diese Texte fehlerhaft dargestellt werden. In der Regel sind es die Umlaute und evtl. andere Sonderzeichen, an deren Stelle urplötzlich skurile Zeichenkombinationen erscheinen. Im Internet finden sich diverse Tricks, mit denen WordPress auf Umwegen wieder zur ordnungsgemäßen Darstellung überredet werden kann. Bei mir haben viele davon nichts bewirkt, am Ende war es dieser Kniff, der doch noch Wirkung zeigte. So brauchte ich die Text-Kodierung in der Datenbank selbst erstmal nicht zu ändern, wovor mir als SQL-Laie auch ein wenig graute. Mir wurde aber beim Studium der Zusammenhänge recht deutlich, dass dieser Schritt irgendwann nötig werden würde. Also wollte ich es wenigstens probieren und nach 2-3 Irrwegen gelang es auch ziemlich mühelos … davon berichte ich hier:
„mySQL-Datenbank auf UTF-8 umstellen“ weiterlesen
Falsche Umlaute nach Umstellung auf PHP 8.0

„Falsche Umlaute nach Umstellung auf PHP 8.0“ weiterlesen
Canon 5400: Fehler beim Scannen auf Zielordner
Fast einen ganzen Sonntag hat es mich gekostet, diesen Fehler einzukreisen und letztlich zu beheben: Scheinbar urplötzlich verweigerte unser Canon MB 5450 das Scannen in einen Ordner auf dem Synology-NAS. Die Fehlermeldung auf dem Drucker-Display war vieldeutig: Der Zugriff auf den Ordner sei nicht möglich, man möge den Zielordner mit der Canon Quick Utility Toolbox korrigieren.
Zu diesem Zeitpunkt lag mein Upgrade der DiskStation auf DSM 7 bereits eine gute Woche zurück und leider kam ich nicht spontan auf den Gedanken, dass dieses Upgrade Ursache des Problems war. Gänzlich auf die falsche Fährte führte mich dann die Fehlermeldung der Quick Utility Toolbox, als ich die dort eingetragenen Zugangsdaten zum Synology-NAS verifizieren wollte. Sie besagte nämlich, der Drucker(!) sei nicht erreichbar. Als mögliche Ursachen dieser Meldung erwähnen die einschlägigen Canon-Betriebsanleitungen u. a. fehlerhafte Netzwerkparameter oder konkurrierende Prozesse auf dem Drucker. Ich versuchte also zunächst Neustarts aller beteiligten Geräte inkl. aller jemals zum Drucken verwendeten iPads und iPhones. Was aber nichts änderte … auch nicht das Zurücksetzen des Druckers auf seinen Auslieferungszustand.
Erst meine dritte Google-Suche mit anderen Suchworten machte mich auf das SMB-Protokoll als mögliche Ursache aufmerksam und endlich fiel mir auch der zeitliche Zusammenhang mit meinem Update auf DSM 7 auf.
Problemlösung
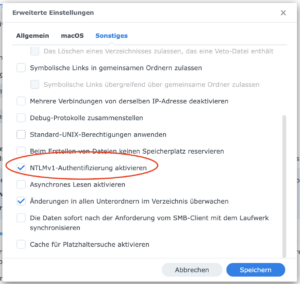
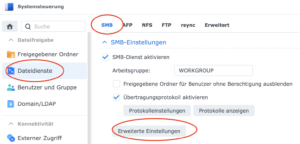
Zu finden ist diese Einstellung unter Systemsteuerung> Dateidienste> SMB> Erweiterte Einstellungen (siehe Abb. 2).
Anmerkung: Mehreren Forenbeiträgen zur Folge kann der geschilderte Fehler bei anderen Scannern und/oder NAS auch auftreten, wenn das NAS statt SMB 1 nur noch SMB 2 toleriert, was zumindest bei unserer Synology aber nicht der Fall war.
Bahnhofstr. 70
1938 zog der Dentist Robert Krause mit seiner Praxis (eröffnet 1930) in die eigene Immobilie in der Bahnhofstraße 70 (früher Nr. 6). Die Praxis wurde 1989 von Dr. Ronald Kubiak übernommen, 1993 dann von Dr. Uwe Komke. (Quelle: Meenkhoff) In den 2000er-Jahren praktizierte dieser hier zusammen mit Dagmar Frank, bis sie 2013 zur Marktstraße umzogen.
Seit 01.07.2013 Ambulante Krankenpflege ohz GmbH & Co.KG.
Radweg Buschhausen Teil 2
Anfang Juni 2022 habe ich in diesem Artikel auf die Mängel der Radverkehrsführung im Zuge der kurz vorher fertiggestellten Ortsdurchfahrt Buschhausen hingewiesen. Jetzt will ich Sie mal auf den neuesten Stand bringen:
„Radweg Buschhausen Teil 2“ weiterlesen
Kleinstadtlokal
Wir waren gut eine Woche nach Eröffnung das erste Mal dort … und es war mit Sicherheit nicht das letzte Mal! Es war ein sehr angenehm lauer Sommerabend, die mittelgroße neu angelegte Terrasse war gut besetzt. Man sitzt idyllisch unter großen Bäumen, naturgemäß mit mäßigem Verkehrslärm der angrenzenden Ritterhuder Straße.
| (04791) 8075605 | |
| Was | Restaurant |
| Wo | Ritterhuder Straße 66 27711 Osterholz-Scharmbeck |
| Wann | Mi-Do 17:30-22:30 Uhr Fr-Sa 17:30-23:00 Uhr So 12:00-14:30 + 17:30-22:00 Uhr |
| Web | www.kleinstadtlokal.de |
| Andere Locations | |
Die Bedienung war freundlich und Joanna Lummel sehr angenehm um das Wohl ihrer Gäste bemüht. Die Karte ist mit 4 Vorspeisen und 8 Hauptgerichten (davon 3 vegan) übersichtlich und vielversprechend, sehr nach meinem Geschmack. Wie übrigens auch meine gestrige Thunfisch-Vorspeise, das Hähnchenfilet-Hauptgericht und das Pfannkuchen-Dessert …
Stagges

Das frühere Stagges Hotel bzw. Stagge’s Wirtshaus am Markt an der Marktstraße 13 in Osterholz-Scharmbeck ist das traditionsreichste Gasthaus am Ort und nach mehr als 335 Jahren Dorfkrug, Marktherberge, Kult-Diskothek und Speisegaststätte eines der Wahrzeichen der Stadt.
„Stagges“ weiterlesen
Radverkehrskonzept 2022

Er wird ergänzt durch einen Maßnahmenkatalog (PDF 0.2 Mb), der konkrete Verbesserungsmaßnahmen zur kurzfristigen (in den Jahren 2023-2024), mittelfristigen oder mittel-/langfristigen Umsetzung vorsieht.
„Radverkehrskonzept 2022“ weiterlesen
Radweg Buschhausen
Nach Abschluss der Bauarbeiten an der sog. Betonstraße (Heidkrug/Heilshorner Str. – L 149) inkl. Ortsdurchfahrt Buschhausen war ich sehr gespannt, wie die Bedürfnisse des Radverkehrs umgesetzt worden sind. Und um es vorweg schon mal prägnant zusammenzufassen: Ich bin mehr als enttäuscht. Mir fehlte offen gesagt die Vorstellungskraft, dass Straßenbau heutzutage noch so 70er-Jahre sein kann und darf. Die jetzige Verkehrsführung missachtet das Sicherheitsbedürfnis von Fußgängern und Radfahrern und widerspricht geltenden Verwaltungsvorschriften zur StVO und allen einschlägigen Empfehlungen.
Update vom 15.9.2022
„Radweg Buschhausen“ weiterlesen
Stadtrat OHZ 2021
Mit 14 Mandaten (±0 im Vgl. zu 2016) bleibt die SPD stärkste Fraktion im Rat, gefolgt von der CDU mit 8 Sitzen (-2). 6 Sitze halten die Grünen (+2), 4 die Bürgerfraktion (±0), 2 DIE LINKE (-2) und die FDP (+1). Neu im Rat sind AfD und dieBasis mit jeweils 1 Sitz.
Die Hälfte der 38 zukünftigen Ratsfrauen und -herren sind Neulinge, die zum Teil bemerkenswert viele Wählerstimmen erringen konnten. Mit Hanke Bohlen (CDU, 669 Stimmen) und Ute Gartman (GRÜNE, 649 Stimmen) haben zwei von Ihnen jeweils mehr als 500 Stimmen erhalten.
„Stadtrat OHZ 2021“ weiterlesen
Kommunalwahl 2021

„Kommunalwahl 2021“ weiterlesen
